本記事では、介護における服薬の基本と、香港の研究者らによる服薬管理システムの研究結果についてご紹介します。
目次
介護における服薬

介護事業所には「服薬」に関する業務があります。介護職は「服薬介助」や「服薬管理」を行うことで、疾病を抱える高齢者の長期的な健康を支えます。
高齢者の中には複数の疾病を抱えている方も多く、さまざまな種類の薬を服用するケースもあります。服薬の介助や管理はミスが起きやすく、飲み忘れや飲み過ぎが発生する場合があります。健康のための服薬も、手順や用量を誤ると逆に健康を損ねてしまう原因にもなります。
そのため、介護職は、服薬介助や服薬管理を適切に行うべく注意を払う必要があります。また、服薬介助や服薬管理を効率化・安全性を高める新しいツールの検討を行うこともあります。
「服薬」の関連記事▶︎高齢者の薬飲み忘れ・飲み間違いを防ぐ 視覚障害者を助けるスマートグラスとAIの最前線
服薬介助について
介護職が服薬介助で注意するべきポイントは以下の通りです。
- 「高齢者の容態が不安定な時」「副作用のリスクや用量を医師や看護師が経過観察を行うべき時」「誤嚥のリスクがあるなど医療的知識が伴う介助が必要な時」これらの場合には介助をしてはいけない。
- 薬を服用するときの姿勢は「あごを引いて前傾」になるようにする。
- 薬を服用する際には「ぬるま湯」が飲みやすく、水に抵抗がある場合にはお茶でも代替可能。カフェインの多いお茶やジュースは避ける。
- 高齢者が薬を口に入れたがうまく飲み込めていないケースもあるため、口をあけてもらい確実に飲み込めていることを確認する。
- 服薬後に体調に変化がないか様子を見て、もし変化があれば医師や看護師に報告するなどの対応を行う。
参考記事:介護職員必見!服薬介助の方法とは?(介護ワーカー)
服薬介助は事故に発展するリスクが大きいため、事前準備や事前確認、また事後確認(飲み込めたかどうか、体調の変化はないか等)が非常に重要です。
また服薬拒否が発生した場合には「効能と必要性を説明する」「無理強いせず時間を空ける」「違う職員が対応してみる」などの対策をとるのが有効です。
服薬管理について
高齢者介護における服薬管理では、薬の取り違えや飲み忘れをしないように注意します。服薬のタイミングも薬によって異なり、「食前」「食間」「食後」「症状が出たとき(頓服)」のいずれか、よく確認を行います。また、飲み方や服用量を正しく守ることも大事です。
服薬管理においては、「本人の同意を得てから行うようにする」ことに注意します。強引に薬をまとめたり管理しようとすると、高齢者のプライドが傷ついたり服薬拒否につながることがあります。
また、誤薬事故に関しては特に慎重になる必要があります。誤薬とは、誤った種類、量、時間または方法で薬を飲むことです。誤薬事故は介護サービスの利用者に大きな危機を及ぼすと同時に、ヒューマンエラーが最もおこりやすい事故でもあります。誤薬事故におけるヒューマンエラーを減らすためには、ミスの場面を再現し、少しでもミスにつながりそうな原因をさまざまな面から洗い出すのが有効です。
アプリで服薬管理するとミスが減る?
過去に日本で865の介護施設を対象に行われたある調査によると、介護施設における誤薬の発生率は「入居者1,000人あたり40人」で、そのうち重篤な事故にいたるケースが1人以上だったそうです(2012〜2013年の期間における調査、2018年に発表)。
一方、近年ではヘルスケアの現場においてITを導入することでミスが減ることが示されていますが、服薬のプロセスがITによって効率化されている事例はあまり報告されていません。
このような背景から、日本と同様に高齢化が社会問題である香港では、介護施設における「服薬管理システム」導入の有効性が研究されています。
この記事で参照する科学論文の情報
著者:Kei Hong So, Cheuk Wun Ting, Chui Ping Lee, Teddy Tai-Ning Lam, Sau Chu Chiang, Yin Ting Cheung
機関(国):The Chinese University of Hong Kong, Hong Kong Pharmaceutical Care Foundation(香港)
タイトル:Medication Management Service for Old Age Homes in Hong Kong Using Information Technology, Automation Technology, and the Internet of Things: Pre-Post Interventional Study
URL:10.2196/24280
服薬管理システムの概要
研究者らは、2つの高齢者介護施設を対象に、以下で構成される服薬管理システムを試験的に導入し、効果を検証しました。
- 服薬プロファイルシステム:入居者の薬データベース
- 自動調剤・包装システム:錠剤やカプセルのパウチを包装する機械
- 服薬記録アプリ:タブレット端末で服薬記録を行うアプリ
下図はシステムの概念図です。
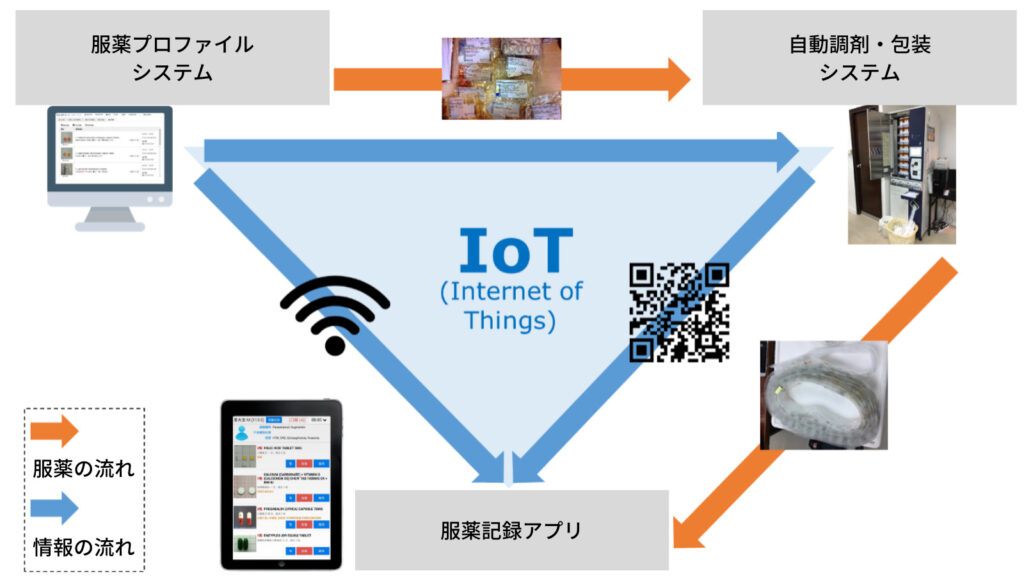
上記のシステムを使用することにより、人の手で行われていた服薬管理が機械化・自動化され、ヒューマンエラーが減るのが実験の目論見でした。具体的に成果として期待されていたのは以下の項目でした。
- (時間的な)効率を高める
- 服薬の安全性を高める(服薬ミスを減らす)
- 薬の浪費を減らす
主に期待された成果は「効率を高める」で、「服薬の安全性を高める」「薬の浪費量を減らす」は副次的な成果として考えられていました。
実験に参加したのは、それぞれ77人、101人の居住者がいる介護施設でした。スタッフの数はどちらも52人でした。
システムの成果
服薬管理システムを導入した2つの介護施設において、導入前と導入後のデータを収集し比較が行われました。
時間的な効率
システムの導入後、両方の施設において服薬の回数は増加し、また服薬にかかった時間は短縮しました。そのため、システムの導入によって服薬における時間効率は向上することが示唆されました。
ちなみに、時間効率はシステムの導入から一定期間経つと上がると考えられています。現場がシステムに慣れるためには時間を要するためです。そのため、時間効率は長期的に評価することが肝心とのことです。
服薬の安全性
服薬の安全性についてのデータは、一方の施設からのみ収集されました。誤薬にいたる前段階でのヒューマンエラーは複数あったものの、実際の誤薬は皆無でした。導入前には誤薬が発生していたため、システムの導入によってミスが減ったことを意味しています。
薬の浪費
薬の浪費に関しては、システムの導入前のデータが収集されていないため前後での比較はされませんでした。導入後のデータを確認したところ、年間一人当たりの無駄な薬にかかった費用は、2つの施設それぞれで約51ドルと約80ドルだったとのことです。
研究者の見解では、今回実験に使用された調剤・包装サービスで作られるパウチの薬は、未使用であれば必要とする別の患者に与えることができるため、薬の浪費が減るとのことです。
今後の課題
上記の実験結果より、時間効率や安全性の側面(および潜在的には薬の浪費量)についてシステムのメリットが示されました。しかし、現場で服薬管理システムを実際に導入するためには以下の課題が存在しています。
- システムを使いこなすにはスタッフの学習能力を要する:調査によると、看護スタッフの40%は業務改善のために新しい取り組みを行うことが難しいと報告しているとのことです。
- 追加のコストがかかる:システムを使用するには新しいコストが必要です。薬の浪費量削減、調剤や包装にかかる手間の削減によるコスト削減分と帳尻を合わせる必要があります。
また、実験においては協力したスタッフの報告をもとにデータを記録していますが、成果を望まれたスタッフはエラーを報告するのをためらっている可能性も考えられます。将来的には、より正確かつ包括的にシステムのメリットを検証する取り組みが必要だと考えられます。
研究者らは、IoTに基づく服薬管理システムの有効性について体系的に調査した研究はこれまでほとんど無かったと述べています。そして研究の結果、服薬管理システムによって現場のワークフローが変わると、服薬における時間効率・安全性・浪費が改善する可能性があると結論づけています。
まとめ
本記事では、介護における服薬の基本と、香港の研究者らによる服薬管理システムの研究結果についてご紹介しました。
服薬は健康を守るものであり、誤ると健康を損なうものでもあります。現在は現場のスタッフが注意深く働いてくれているおかげで、高齢者の健康が守られています。将来的には今回紹介したようなテクノロジーの力によって、更に安全面やコスト面が改善されていくといいですね!
AIケアラボでは他にも、IoTなどの技術によって現場が改善される研究事例を紹介しています。ぜひご覧ください!
「IoT」の関連記事▶︎
・AIと離床センサーを組み合わせて離床行動を高度認識 秋田県立大など開発
・おしり褥瘡(じょくそう)防止テクノロジー 高齢者向けのスマートパッドとは
・失禁関連皮膚炎を防ぐ 高齢者用スマートおむつ開発はここまで進んでいる!


 はてブ
はてブ